墮進幻想空間
癌症對人類來說無疑是其中一種最可怕的疾病,它被定義為一種細胞失控地進行分裂的病症 [1]。除了手術外,傳統的治療方法還包括放射治療及化學治療,原意是選擇性地殺死癌細胞,但是這兩種療法都有同時錯誤殺死健康細胞的可能,所以時常帶來不良的副作用 [2]。幸好,免疫療法(immunotherapy)近來的突破讓我們可以借用自身的免疫系統,更精確地對抗癌症。讓我們進入幻想世界,認識一下廣為人知的嵌合抗原受體T細胞療法(chimeric antigen receptor T cell (CAR-T cell) therapy)吧:那是一隻我們特意創造來消滅癌症的合成怪物1。這個療法的概念就是從病人身體提取一種叫T細胞的免疫細胞,然後在體外把它們基因改造成嵌合抗原受體T細胞(CAR-T細胞),再把已轉化的細胞注射回病人的身體內。利用得來的新能力,CAR-T細胞能辨認並攻擊癌細胞,因此將它們形容為活生生的藥物2也絕不誇張!
基本知識 — 工作中的免疫細胞!
CAR-T細胞是基於我們現時對免疫細胞的認識而製成的。免疫細胞是身體對付感染和疾病自然防禦機制的一部分。以下是關於與療法相關的免疫細胞的一些基本知識。
事實一:療法所用到的T細胞為細胞毒性T細胞
又被稱為「殺手T細胞(killer T cells)」,我們可以從它的名字中猜想到其功能就是殺掉其他細胞(它對「細胞」有「毒性」)。細胞毒性T細胞通常會殺死受損的細胞,因為它們繼續存在對身體並不是一件好事,例如受病毒感染的細胞,它們很有可能被劫持而協助複製病毒。T細胞的主要工作是要分辨岀受損細胞和健康細胞,殺掉前者並放過後者。辨識工作全靠T細胞受體(T-cell receptor)負責,它能夠識別只出現在受損細胞表面、而不存在於健康細胞的抗原。當T細胞受體與抗原結合時,它會發送訊號活化T細胞,讓T細胞通過引發細胞溶解(cell lysis)3來殺死受損細胞。
事實二:抗體由另一種免疫細胞 — B細胞所製造
從B細胞分化而成的漿細胞會產生稱為抗體的蛋白質。抗體的形狀像英文字母「Y」,它擁有的標誌性的功能就是能用「Y」字的兩個尖端專一地與相應的抗原結合。那對尖端被稱為可變區,不同抗體之間的可變區差異很大,它決定了一個抗體的目標抗原,意義上可謂賦予了抗體一個「身份」。相比之下,餘下的部分被稱為恆定區;相同的恆定區可以出現在不同抗體中。
一旦與抗體結合,抗原本身(可能是毒素),或是表面帶有抗原的物體(多為不受歡迎的東西,例如癌細胞或病原體等)將被其他免疫細胞識別,然後免疫細胞可能透過吞噬作用(phagocytosis)把它們整個吞下。然而,這個系統並不完美;就癌細胞而言,免疫系統並不是時常能夠辨認出它們就是我們身體中的敵人。
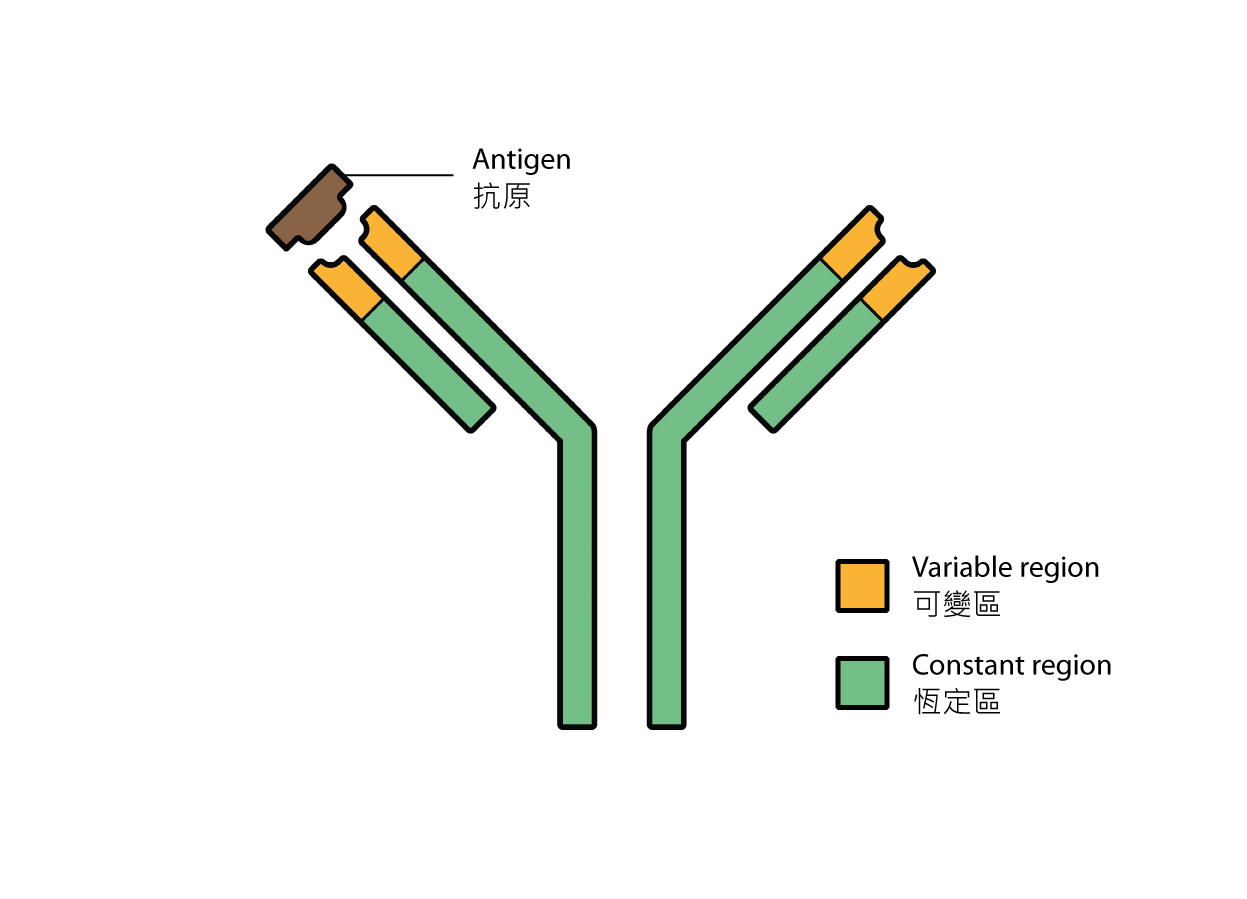
圖一 抗體的結構
強大的合成怪物 — CAR-T細胞
事實上,CAR-T細胞中「chimeric」一字源於希臘神話中一隻會噴火的混種怪物 — 凱美拉(Chimera)。牠是獅子、山羊與蛇的混合體,而CAR-T細胞亦名副其實是細胞毒性T細胞和抗體的混合體。CAR-T細胞利用嵌合T細胞受體(chimeric T-cell receptor)來識別癌細胞,「嵌合」二字形容受體是由數個蛋白質結構域(蛋白質的構成部分)融合而成,當中的選用的結構域取自不同蛋白質,各有獨特的功能。
像其他受體(或感受器)一樣,嵌合抗原受體4共有三個結構域:細胞外域(在細胞外)、跨膜域(嵌在細胞膜中)和細胞內域(在細胞內)[3]。在這樣的結構下,嵌合抗原受體的細胞外域來自抗體的可變區,它能專一地跟與腫瘤相關的抗原結合。在癌細胞表面往往有大量與腫瘤相關的抗原,儘管它們並不一定是癌細胞獨有的。科學家期望所選擇的細胞外域可以將CAR-T細胞引導至癌細胞。至於跨膜域,它通常來自現有的受體;這個結構域的作用是將整個嵌合抗原受體固定於細胞膜。最後還有細胞內域,當中包含普通T細胞受體的細胞內訊號傳導結構域(intracellular signaling domains),以及其他協同刺激受體的細胞內訊號傳導結構域。簡單而言,當細胞外域跟與腫瘤相關的抗原結合時,它還可以活化CAR-T細胞,從而令癌細胞溶解。
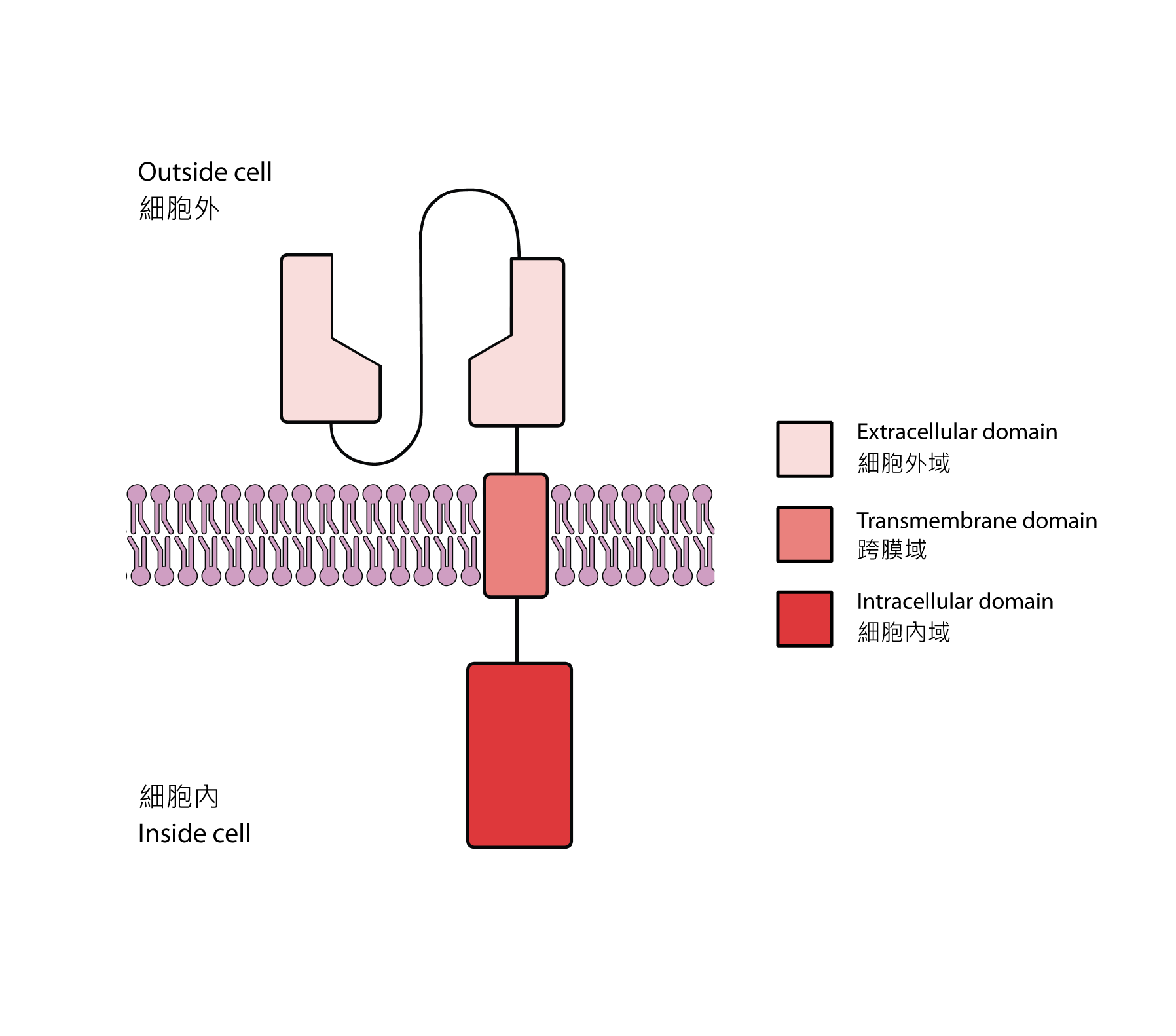
圖二 嵌合抗原受體的結構
由零開始「組裝」我們的武器
那我們究竟是怎樣製造出CAR-T細胞的呢?當選定了合適的蛋白質結構域後,我們會在實驗室裡以基因工程技術,把這些結構域相應的基因序列串連起來,並將其合併到從患者身體抽取的T細胞當中的基因組內。這些細胞現在能夠根據我們輸入的「指令」(DNA序列),生產出特別訂製的「武器」(之前提及的嵌合受體),製造出CAR-T細胞。此後CAR-T細胞會重新注射回患者體內,讓其發揮「活體藥物」的作用。
療效與未來挑戰
由於CAR-T細胞具有治療癌症的潛力,科學家已經進行了不少臨床試驗來測試其對各種類型癌症的效用。根據芝加哥大學的一項研究 [4],對於部分癌症,以CAR-T細胞治療並達至長期緩解(remission)的成功率目前為30% 至40%。
儘管它功能強大,要使CAR-T細胞療法變得完善並非易事。CAR-T細胞療法面對的其中一個挑戰就是「on-target off-tumor toxicity(擊中目標但並非腫瘤毒性)」。如前文所述,與腫瘤相關的抗原並非癌細胞獨有,它們亦可能存在於健康細胞表面。這有機會導致安全問題,因為CAR-T細胞可能錯誤地盯上健康細胞上的抗原。另一個挑戰在於癌細胞所在的腫瘤微環境(tumor microenvironment),它可能會抑制CAR-T細胞的功能 [5]。直到現在,科學家仍在努力克服這些弱點,而一些設計更先進的CAR-T細胞經常都會出現。一些顯著的改進包括在CAR-T細胞中加上邏輯閘(logic gate)5以提高其專一性和安全性 [6];亦有一些透過施以額外分子,例如免疫檢查點抑制劑(immune checkpoint inhibitor),來制衡免疫抑制的腫瘤微環境,從而防止癌細胞通過「欺騙」CAR-T細胞而避過其攻擊 [7]。
什麼是免疫檢查點抑制劑?
從上文中,你會了解到抗原一旦與T細胞受體結合,T細胞就會被活化而殺死癌細胞。然而,科學家卻發現了一個名為「免疫檢查點(immune checkpoint)」的額外的調節器,它可以推翻上述的決定,而放生目標細胞;它是一個相反的機制,原意是避免免疫反應的過度激發 [8]。利用這一發現,嶄新的檢查點抑制劑免疫療法採用抑制劑來堵住癌細胞所表達的檢查點。在理想情況下,沒有癌細胞再能逃過T細胞的攻擊。這使其發現者贏得了2018年諾貝爾獎。
總結
有著「程式控制癌症殺手(programmed cancer killer)」的美譽,CAR-T細胞近年來受到廣泛關注。儘管我們以往都按照傳統地偏向使用化學性藥物,CAR-T細胞卻向我們展示了一類嶄新的「活體」藥物。包括CAR-T細胞在內的免疫療法與其他療法不同之處,在於這類療法是利用我們自身的免疫系統來對抗疾病。事實上,免疫系統一直是我們的忠實守護者,不知不覺間全天候地保護著我們的身體。藉著把它們用創新方法升級,它可以用來殺死難以對付、叛變的癌細胞。希望這個療法在將來能變得更有效和副作用能大大減少,使人類可以更有效地治療癌症。
1 編按:「Chimera」在英文有多重意思,原指希臘神話一隻會噴火、由獅子、山羊和蛇合成的怪獸,引伸義為「幻想、空想」,後來被借用至生物學上。作者在英文原文中用了語帶雙關的手法。
2 編按:CAR-T細胞在英文普遍被形容為「living drug」。
3 T細胞可以透過釋放一些會戳破細胞膜的蛋白質,使目標細胞爆裂而死,這稱為細胞溶解。
4 CAR-T細胞中的嵌合T細胞受體(chimeric T-cell receptor)更常被稱為嵌合抗原受體(chimeric antigen receptor/CAR);兩者指的是同一樣東西,只是從不同角度命名而已 — T細胞上的受體,或是與抗原結合的受體。
5 邏輯閘執行邏輯運算,並根據其接收的輸入訊號產生相應的輸出訊號。
References:
[1] Shiel, W. C. Jr. (n.d.). Medical Definition of Cancer. Retrieved from https://www.medicinenet.com/script/main/art.asp?articlekey=2580 [2] Cancer Research UK. (2020, June 10). How chemotherapy works. Retrieved from https://www.cancerresearchuk.org/about-cancer/cancer-in-general/treatment/chemotherapy/how-chemotherapy-works [3] Ghorashian, S., Pule, M., & Amrolia, P. (2015). CD19 chimeric antigen receptor T cell therapy for haematological malignancies. British Journal of Haematology, 169(4), 463–478. doi: 10.1111/bjh.13340 [4] Bartosch, J. (2019, October 17). Three years after CAR T-cell therapy for lymphoma, patient still cancer-free. Retrieved from https://www.uchicagomedicine.org/forefront/cancer-articles/a-walking-miracle-car-t-cell-therapy [5] Tormoen, G. W., Crittenden, M. R., & Gough, M. J. (2018). Role of the immunosuppressive microenvironment in immunotherapy. Advances in Radiation Oncology, 3(4), 520–526. doi: 10.1016/j.adro.2018.08.018 [6] Morsut, L., Roybal, K. T., Xiong, X., Gordley, R. M., Coyle, S. M., Thomson, M., & Lim, W. A. (2016). Engineering Customized Cell Sensing and Response Behaviors Using Synthetic Notch Receptors. Cell, 164(4), 780–791. doi: 10.1016/j.cell.2016.01.012 [7] Goodman, A. (2018, December 25). Combining a Checkpoint Inhibitor with CAR T-Cell Therapy May Augment Immune Response. Retrieved from https://www.ascopost.com/issues/december-25-2018/combining-a-checkpoint-inhibitor-with-car-t-cell-therapy-may-augment-immune-response/ [8] The Nobel Prize. (2018, October 1). Press release: The Nobel Prize in Physiology or Medicine 2018. Retrieved from https://www.nobelprize.org/prizes/medicine/2018/press-release/
作者︰ 劉以軒先生 《科言》學生編輯 香港科技大學
2021年3月